1型糖尿病の治療において、原則としてインスリン療法は不可欠です。
また、1型糖尿病は生活習慣によって発症するものではありませんが、不摂生を見直すことは病状を改善する一助になります。
インスリン療法
インスリンは、血糖値を下げる唯一のホルモンで、すい臓という臓器で作られます。
「インスリンが血糖値を下げる」仕組みは以下の通りです。
- 食事によって摂取した炭水化物(糖質)は消化作用によってブドウ糖となり、小腸で吸収されます。
- 吸収されたブドウ糖は血液中に移動しますが、この血液中のブドウ糖を「血糖」と言います。
- 血液中のブドウ糖(血糖)はインスリンの働きによって今度は筋肉や肝臓などの組織に移動しますが、これが「血糖値が下がる」ということです。組織に取り込まれたブドウ糖はエネルギーとして利用されたり、グリコーゲンというものに形を変え、必要な時にすぐ利用できるように蓄えられます。
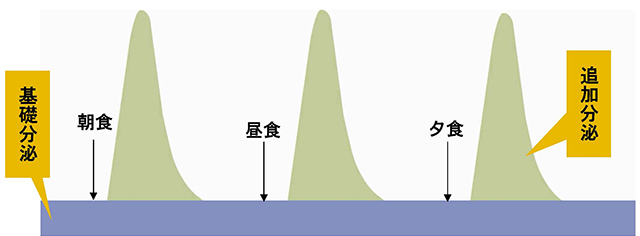
インスリン治療の原則は、健康な人のインスリン分泌のパターンをできる限り忠実にまねることにあります。
健康な人は、24時間常に少量のインスリンが分泌されており(これを「基礎分泌」と呼びます)、一方で食後は血糖値の上昇に合わせてそれに見合った多量のインスリンが一気に分泌されます(これを「追加分泌」と呼びます)。
インスリン治療にはペンを用いた治療とインスリンポンプを用いた治療があります。
ペンを用いた治療の場合、1型糖尿病患者さんでは一般的に基礎分泌・追加分泌のいずれも補充する必要があり、2種類のインスリンを併用します。具体的には、基礎分泌の補充として持効型インスリンが、追加分泌として超速効型インスリンが用いられます。
インスリンの種類についてはこちらをご参照ください。
インスリンポンプによる治療では、お腹の皮下にやわらかいチューブ(カニューレ)を留置し(2~3日に1回の交換が必要)、あらかじめ設定した速度で持続的に皮下へ超速効型インスリンを注入します(持続皮下インスリン注入法:CSIIといいます)。これによって基礎分泌を補うことができます。また、インスリンポンプではボタン操作によりインスリンを急速注入することもでき、これにより追加分泌を補うこともできます。
インスリンの注入量は細かく設定・調整でき、また運動時の一時的なインスリンの減量や、食事の糖質量を入力すると適正なインスリン量を計算してくれる機能など、多くの機能が搭載されています。
また、持続血糖測定センサーと連動するインスリンポンプもあり、血糖値の変動をリアルタイムで確認しながらインスリンの微調整を行うことが可能です。
食事療法(カーボカウント)
1型糖尿病の患者さんに対して制限すべき食材・食べ物は特にありませんが、適切な栄養バランスを心がけることが大切です。ぜひ必要に応じて糖尿病専門医や管理栄養士と相談するようにしましょう。
三大栄養素(炭水化物・タンパク質・脂質)のうち、特に炭水化物は食後の血糖値上昇に大きく影響を与えます。そのため、摂取する炭水化物(厳密には糖質)の量を把握することによってインスリンの必要量を調整する「カーボカウント」という方法を用いることもあります(カーボとは炭水化物のことを意味します)。
カーボカウントを習得すると非常に便利ですが、大前提として栄養バランスを心がけることは大切です(糖質と比べれば程度は緩徐ですがタンパク質・脂質にも血糖値を上げる作用があります)。
運動療法
運動はインスリンの効果を高める効果があります。1型糖尿病の場合、インスリンを作る力は低下~ほぼ枯渇した状態ではありますが、注射によって体内に取り込まれたインスリンの効果を高めることが期待できます。
また運動によって筋力量が増えることによっても同様の効果が期待できます。



